ເພື່ອໃຫ້ຜູ້ທີ່ບໍ່ສາມາດມີລູກດ້ວຍວິທີທໍາມະຊາດທີ່ຈະມີລູກ, ການປິ່ນປົວ IVF ຖືກນໍາໃຊ້. ການໃສ່ຝຸ່ນໃນ vitro ແມ່ນເຕັກນິກການຈະເລີນພັນແບບຊ່ວຍ. ຄູ່ຜົວເມຍທີ່ບໍ່ສາມາດມີລູກໄດ້ເນື່ອງຈາກພະຍາດບາງຢ່າງເຊັ່ນ: ອາຍຸສູງສຸດ, ການເປັນຫມັນໂດຍບໍ່ຮູ້ສາເຫດ, ການຕິດເຊື້ອໃນແມ່ຍິງ, ຈໍານວນເຊື້ອອະສຸຈິຕໍ່າໃນຜູ້ຊາຍ, ທໍ່ທໍ່ໃນແມ່ຍິງ, ໂລກອ້ວນສາມາດມີລູກດ້ວຍວິທີນີ້. ພວກເຮົາຈະໃຫ້ຄວາມສະຫວ່າງໃຫ້ທ່ານກ່ຽວກັບການປິ່ນປົວ IVF, ເຊິ່ງອະນຸຍາດໃຫ້ຄູ່ຜົວເມຍທີ່ບໍ່ສາມາດມີລູກໄດ້ປະສົບກັບຄວາມຮູ້ສຶກນີ້.
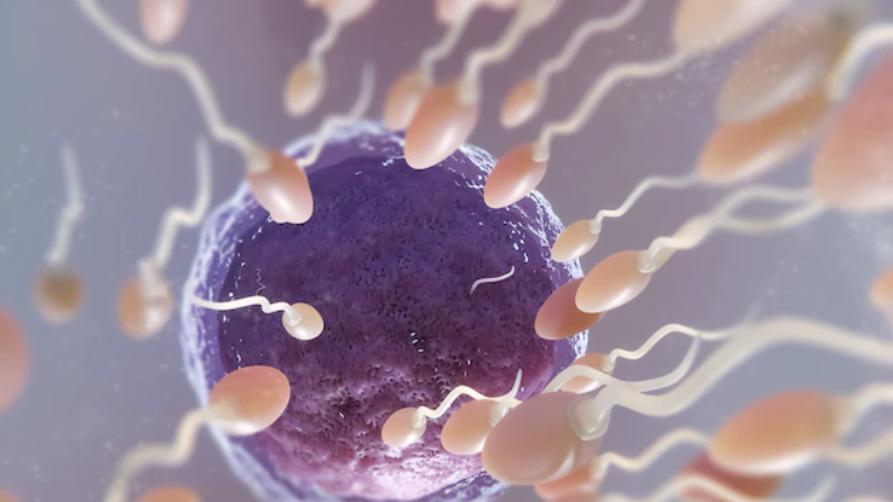
ມື້ນີ້, ມັນແມ່ນ ໜຶ່ງ ໃນການປິ່ນປົວການເປັນຫມັນທີ່ມັກທີ່ສຸດ. ລູກທົດສອບທໍ່ ການປິ່ນປົວແມ່ນຢູ່ແຖວຫນ້າ. ໃນວິທີການປິ່ນປົວນີ້, ຈຸລັງສືບພັນເພດຊາຍແລະເພດຍິງຖືກນໍາມາຮ່ວມກັນໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງ. ໄຂ່ທີ່ໃສ່ປຸ໋ຍໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງແມ່ນຖືກຈັດໃສ່ຢູ່ໃນມົດລູກຂອງແມ່. ດ້ວຍວິທີນີ້, ໂອກາດທີ່ຈະເກີດລູກເພີ່ມຂຶ້ນດ້ວຍເຕັກນິກການປະສົມລູກດ້ວຍນົມທຽມ.
ເພື່ອປະຕິບັດການປິ່ນປົວ IVF, ການດໍາເນີນງານແມ່ນດໍາເນີນໂດຍການລວບລວມໄຂ່, ເຊິ່ງເປັນຈຸລັງສືບພັນຂອງແມ່ຍິງ, ແລະເຊື້ອອະສຸຈິ, ເຊິ່ງເປັນຈຸລັງສືບພັນຂອງຜູ້ຊາຍ, ພາຍໃຕ້ເງື່ອນໄຂບາງຢ່າງ. ຫຼັງຈາກການອຸດົມສົມບູນແມ່ນສໍາເລັດໃນວິທີການສຸຂະພາບ, ໄຂ່ຈະເລີ່ມຕົ້ນຂະບວນການແບ່ງປັນ. ໃນຂັ້ນຕອນນີ້, ຫຼັງຈາກໄຂ່ fertilized ຄາດວ່າຈະປ່ຽນເປັນໂຄງສ້າງທີ່ເອີ້ນວ່າ embryo, embryo ໄດ້ຖືກຈັດໃສ່ຢູ່ໃນມົດລູກຂອງແມ່. ໃນເວລາທີ່ embryo ສົບຜົນສໍາເລັດຕິດກັບມົດລູກຂອງແມ່, ຂະບວນການຖືພາເລີ່ມຕົ້ນ. ຫຼັງຈາກການຕິດຕົວຂອງ embryo, ຂະບວນການດໍາເນີນໄປເຊັ່ນດຽວກັນກັບການຖືພາທໍາມະຊາດ.
ວິທີການ IVF ຫຼັງຈາກໄຂ່ຖືກໃສ່ປຸ໋ຍໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງ, ພວກມັນສາມາດຖືກວາງໄວ້ໃນມົດລູກໃນສອງວິທີທີ່ແຕກຕ່າງກັນ. ໃນວິທີການ IVF ຄລາສສິກ, ເຊື້ອອະສຸຈິແລະໄຂ່ໄດ້ຖືກປະໄວ້ຂ້າງຄຽງໃນສະພາບແວດລ້ອມທີ່ແນ່ນອນແລະພວກເຂົາຄາດວ່າຈະໃສ່ປຸ໋ຍດ້ວຍຕົນເອງ. ວິທີການອື່ນເອີ້ນວ່າຄໍາຮ້ອງສະຫມັກ microinjection. ໃນວິທີການນີ້, ຈຸລັງເຊື້ອອະສຸຈິຖືກສັກໂດຍກົງເຂົ້າໄປໃນຈຸລັງໄຂ່ໂດຍໃຊ້ທໍ່ພິເສດ.
ທັງສອງວິທີນີ້ຈະຖືກເລືອກໂດຍແພດຊ່ຽວຊານຕາມຄຸນລັກສະນະສ່ວນບຸກຄົນຂອງຄູ່ຜົວເມຍ. ຈຸດປະສົງຂອງຂະບວນການປິ່ນປົວນີ້ແມ່ນການຈະເລີນພັນແລະຫຼັງຈາກນັ້ນການຖືພາທີ່ມີສຸຂະພາບດີ. ໃນເລື່ອງນີ້, ການສະຫນອງສະພາບແວດລ້ອມທີ່ເຫມາະສົມທີ່ສຸດແມ່ນບັນຫາສໍາຄັນ.
IVF ແມ່ນຫຍັງ?
ສໍາລັບການປິ່ນປົວ IVF, ຈຸລັງໄຂ່ທີ່ເອົາມາຈາກແມ່ແລະຈຸລັງເຊື້ອອະສຸຈິທີ່ມາຈາກພໍ່ແມ່ນໄດ້ຖືກນໍາມາຮ່ວມກັນໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງຢູ່ນອກລະບົບການຈະເລີນພັນຂອງແມ່ຍິງ. ດ້ວຍວິທີນີ້, embryo ທີ່ມີສຸຂະພາບດີແມ່ນໄດ້ຮັບ. ດ້ວຍການປູກຝັງຂອງ embryo ທີ່ໄດ້ຮັບໃນມົດລູກຂອງແມ່, ຂະບວນການຖືພາເລີ່ມຕົ້ນ, ຄືກັບຄົນທີ່ຖືພາຕາມປົກກະຕິ.
ເມື່ອໃດທີ່ຄູ່ຜົວເມຍຄວນພິຈາລະນາການປິ່ນປົວ IVF?
ແມ່ຍິງທີ່ມີອາຍຸຕ່ຳກວ່າ 35 ປີ ແລະ ຜູ້ທີ່ບໍ່ມີບັນຫາໃດໆທີ່ອາດຈະເຮັດໃຫ້ເຂົາເຈົ້າຖືພາໄດ້ ຄວນກວດຄືນເມື່ອເຂົາເຈົ້າບໍ່ສາມາດຖືພາໄດ້ ເຖິງວ່າຈະມີການມີເພດສຳພັນແບບບໍ່ປ້ອງກັນ ແລະ ເປັນປະຈຳເປັນເວລາ 1 ປີກໍຕາມ. ມັນເປັນສິ່ງສໍາຄັນທີ່ສຸດທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວຖ້າຈໍາເປັນ.
ແມ່ຍິງທີ່ມີອາຍຸຫຼາຍກວ່າ 35 ປີຫຼືຜູ້ທີ່ເຄີຍມີບັນຫາທີ່ຈະປ້ອງກັນບໍ່ໃຫ້ເຂົາເຈົ້າຖືພາຄວນປຶກສາທ່ານຫມໍຖ້າພວກເຂົາບໍ່ສາມາດຖືພາໄດ້ຫຼັງຈາກພະຍາຍາມ 6 ເດືອນ. ຖ້າການຖືພາບໍ່ເກີດຂຶ້ນພາຍໃນ 6 ເດືອນ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະປະຕິບັດຂັ້ນຕອນການປິ່ນປົວທີ່ຈໍາເປັນຢ່າງໄວວາເພື່ອບໍ່ໃຫ້ອາຍຸກ້າວຫນ້າຕື່ມອີກແລະເວລາບໍ່ໄດ້ສູນເສຍ.
ຄວາມແຕກຕ່າງລະຫວ່າງການສັກຢາປ້ອງກັນແລະການປິ່ນປົວ IVF ແມ່ນຫຍັງ?
ການປິ່ນປົວການໃສ່ປຸ໋ຍກ່ອນໃນ vitro ໃນກໍລະນີຂອງການເປັນຫມັນຂອງຜູ້ຊາຍທີ່ກ່ຽວຂ້ອງກັບການເປັນຫມັນທີ່ບໍ່ໄດ້ກໍານົດ ການປິ່ນປົວດ້ວຍການສັກຢາ ມັກ. ໃນຂະບວນການສັກຢາ, ເຊັ່ນດຽວກັນກັບການປິ່ນປົວ IVF, ຮວຍໄຂ່ຂອງແມ່ຍິງໄດ້ຖືກກະຕຸ້ນ. ຫຼັງຈາກໄຂ່ແຕກແລ້ວ, ເຊື້ອອະສຸຈິທີ່ເອົາມາຈາກຜູ້ຊາຍຈະຖືກຝາກເຂົ້າໄປໃນມົດລູກດ້ວຍເຄື່ອງມືທີ່ເອີ້ນວ່າ cannula.
ຄວນເອົາໃຈໃສ່ເພື່ອຮັບປະກັນວ່າຢ່າງຫນ້ອຍຫນຶ່ງທໍ່ຂອງແມ່ຍິງໄດ້ຖືກເປີດເພື່ອປະຕິບັດຂະບວນການສັກຢາ. ມັນຍັງເປັນບັນຫາສໍາຄັນທີ່ຜົນຂອງການວິເຄາະເຊື້ອອະສຸຈິໃນຜູ້ຊາຍແມ່ນປົກກະຕິຫຼືໃກ້ຊິດກັບປົກກະຕິ. ນອກຈາກນັ້ນ, ແມ່ຍິງບໍ່ຄວນຈະມີພະຍາດ endometrial ທີ່ຈະປ້ອງກັນການຖືພາ.
ຂັ້ນຕອນການປິ່ນປົວ IVF ເປັນແນວໃດ?
ແມ່ຍິງທີ່ມີປະຈໍາເດືອນເປັນປົກກະຕິອອກໄຂ່ຫນຶ່ງໄຂ່ໃນແຕ່ລະເດືອນ. ຄໍາຮ້ອງສະຫມັກ IVF ໃນກໍລະນີນີ້, ຢາຮໍໂມນພາຍນອກແມ່ນໄດ້ຮັບເພື່ອເພີ່ມຈໍານວນໄຂ່ທີ່ຜະລິດໂດຍແມ່. ເຖິງແມ່ນວ່າຂັ້ນຕອນການປິ່ນປົວຈະແຕກຕ່າງຈາກກັນແລະກັນ, ໂດຍພື້ນຖານແລ້ວການປິ່ນປົວຮໍໂມນສອງຊະນິດທີ່ແຕກຕ່າງກັນແມ່ນຖືກນໍາໃຊ້ທີ່ສະຫນອງການພັດທະນາໄຂ່ແລະປ້ອງກັນການຕົກໄຂ່ໃນໄລຍະຕົ້ນ.
ມັນເປັນສິ່ງ ສຳ ຄັນຫຼາຍທີ່ຈະປະຕິບັດຕາມການຕອບສະ ໜອງ ຂອງຮວຍໄຂ່ເມື່ອໃຊ້ຢາຮໍໂມນແລະປັບປະລິມານຢາຖ້າ ຈຳ ເປັນ. ສໍາລັບການນີ້, ການກວດເລືອດແລະຂັ້ນຕອນ ultrasound ແມ່ນປະຕິບັດເປັນປົກກະຕິ.
ດັ່ງນັ້ນ, ໄຂ່ທີ່ໄດ້ບັນລຸການໃຫຍ່ເຕັມຕົວແມ່ນໄດ້ຖືກເກັບກໍາດ້ວຍເຂັມດູດຊຶມແບບງ່າຍດາຍແລະສົມທົບກັບເຊື້ອອະສຸຈິທີ່ເອົາມາຈາກຜູ້ຊາຍໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງ. ດ້ວຍວິທີນີ້, ການໃສ່ປຸ໋ຍແມ່ນດໍາເນີນຢູ່ໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງ. ການເອົາໄຂ່ອອກປົກກະຕິແລ້ວແມ່ນປະຕິບັດພາຍໃຕ້ອາການສລົບທົ່ວໄປ. ນອກຈາກນັ້ນ, ອາດຈະມີກໍລະນີທີ່ມັນຖືກປະຕິບັດພາຍໃຕ້ການ sedation ແລະການຢາສະລົບທ້ອງຖິ່ນ.
ຂະບວນການໃສ່ຝຸ່ນ, ວິທີການ IVF ຄລາສສິກ ມັນສະຫນອງໃຫ້ໂດຍການວາງເຊື້ອອະສຸຈິແລະໄຂ່ຂ້າງຄຽງ. ນອກຈາກນັ້ນ, ການຈະເລີນພັນສາມາດເຮັດໄດ້ໂດຍການສີດເຊື້ອອະສຸຈິແຕ່ລະຄົນເຂົ້າໄປໃນໄຂ່ພາຍໃຕ້ກ້ອງຈຸລະທັດທີ່ມີກໍາລັງຂະຫຍາຍສູງດ້ວຍການສັກຢາຈຸນລະພາກ. ທ່ານຫມໍຈະຕັດສິນໃຈວ່າວິທີການໃດທີ່ເຫມາະສົມກັບຄົນເຈັບຂອງພວກເຂົາ.
ຫຼັງຈາກການປະສົມພັນ, ໄຂ່ໄດ້ຖືກປະໄວ້ເພື່ອພັດທະນາໃນອຸນຫະພູມແລະບັນຍາກາດທີ່ຄວບຄຸມວັດທະນະທໍາໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງສໍາລັບ 2 ຫາ 3 ມື້ຫຼືບາງຄັ້ງ 5 ຫາ 6 ມື້. ໃນຕອນທ້າຍຂອງໄລຍະເວລານີ້, embryos ພັດທະນາທີ່ດີທີ່ສຸດແມ່ນໄດ້ຖືກຄັດເລືອກແລະວາງໄວ້ໃນ uterus.
ການກໍານົດຈໍານວນຂອງ embryos ທີ່ຈະໂອນໂດຍກົງຜົນກະທົບຕໍ່ຄວາມສ່ຽງຂອງການຖືພາຫຼາຍແລະໂອກາດຂອງການຖືພາ. ສໍາລັບເຫດຜົນນີ້, ຈໍານວນຂອງ embryos ທີ່ຈະໂອນໃນຂະບວນການປະຕິບັດຕາມຄຸນນະພາບຂອງ embryo ໄດ້ຖືກປຶກສາຫາລືຢ່າງລະອຽດກັບຄູ່ຜົວເມຍ. ຍົກເວັ້ນໃນກໍລະນີທີ່ຫາຍາກ, ການໂອນ embryo ແມ່ນດໍາເນີນພາຍໃຕ້ການສລົບຫຼື sedation.
ການຈຳກັດອາຍຸໃນການປິ່ນປົວ IVF ແມ່ນຫຍັງ?
ໃນການປິ່ນປົວ IVF, ກ່ອນອື່ນ ໝົດ, ສະຫງວນຮວຍໄຂ່ຂອງແມ່ຍິງຖືກກວດສອບ. ໃນມື້ທີສາມຂອງການປະຈໍາເດືອນ, ການທົດສອບຮໍໂມນແມ່ນຖືກນໍາໃຊ້ກັບຄົນເຈັບ, ເຊັ່ນດຽວກັນກັບການ ultrasound. ກວດສອບການສະຫງວນຂອງຮັງໄຂ່ ຖືກປະຕິບັດ. ຖ້າຜົນຂອງການກວດເຫຼົ່ານີ້, ມັນຖືກກໍານົດວ່າສະຫງວນຮວຍໄຂ່ຢູ່ໃນສະພາບດີ, ບໍ່ເປັນອັນຕະລາຍໃນການປະຕິບັດ IVF ຈົນກ່ວາອາຍຸ 45 ປີ.
ເນື່ອງຈາກຜົນກະທົບທາງລົບຂອງອາຍຸ, ມັນຍັງມີຄວາມຈໍາເປັນທີ່ຈະກວດເບິ່ງ embryo ໃນເງື່ອນໄຂຂອງໂຄໂມໂຊມ. ນອກຈາກນັ້ນ, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະນໍາໃຊ້ວິທີການວິນິດໄສທາງພັນທຸກໍາ preimplantation ໃນແມ່ຍິງທີ່ຈະເລີ່ມຕົ້ນການປິ່ນປົວ IVF ຫຼັງຈາກອາຍຸ 38 ປີ. ດ້ວຍວິທີນີ້, ມັນກໍ່ເປັນໄປໄດ້ທີ່ຈະກໍານົດສະຖານະຂອງ embryo ໄດ້.
ຫຼັງຈາກອາຍຸ 35 ປີໃນແມ່ຍິງ, ຈໍານວນຂອງໄຂ່ຫຼຸດລົງ. ຫຼັງຈາກອາຍຸນີ້, ການຕົກໄຂ່ຖືກລົບກວນແລະນອກຈາກນີ້, ບັນຫາການເສື່ອມສະພາບຂອງຄຸນນະພາບຂອງໄຂ່ແມ່ນພົບ. ເຖິງແມ່ນວ່າການສະຫງວນຮວຍໄຂ່ແມ່ນເຫມາະສົມສໍາລັບ IVF, ໂອກາດຂອງຄວາມສໍາເລັດໃນ IVF ຈະຕ່ໍາຫຼາຍ. ດ້ວຍເຫດຜົນນີ້, ມັນເປັນສິ່ງສໍາຄັນຫຼາຍສໍາລັບແມ່ຍິງທີ່ມີບັນຫາການເປັນຫມັນທີ່ບໍ່ຄວນລໍຖ້າອາຍຸກ້າວຫນ້າທີ່ຈະມີລູກແລະເລີ່ມຕົ້ນການປິ່ນປົວໄວເທົ່າທີ່ຈະໄວໄດ້.
ບໍ່ມີວິທີການສໍາລັບການປະຕິບັດຕົວຈິງຂອງການຖືພາໃນການປິ່ນປົວ IVF ຂອງແມ່ຍິງທີ່ມີອາຍຸຫຼາຍກວ່າແລະມີບັນຫາຢູ່ໃນຫ້ອງຮວຍໄຂ່. ແມ່ຍິງຜູ້ທີ່ວາງແຜນທີ່ຈະມີລູກໃນອາຍຸສູງສຸດແລະມີສະຫງວນຮັງໄຂ່ຕ່ໍາສາມາດຖືພາໃນປີຕໍ່ໄປດ້ວຍການແຊ່ແຂງໄຂ່. ມັນເປັນສິ່ງ ສຳ ຄັນທີ່ການຖືພາທີ່ມີອາຍຸຫຼາຍກວ່າ 35 ປີຈະຖືກກວດກາໂດຍຜູ້ຊ່ຽວຊານດ້ານ perinatology ເມື່ອພວກເຂົາຢູ່ໃນຊັ້ນການຖືພາທີ່ມີຄວາມສ່ຽງສູງ.
ຂອບເຂດຈໍາກັດອາຍຸສໍາລັບ IVF ໃນຜູ້ຊາຍແມ່ນຫຍັງ?
ໃນຜູ້ຊາຍ, ການຜະລິດເຊື້ອອະສຸຈິຍັງສືບຕໍ່ຢ່າງຕໍ່ເນື່ອງ. ຄຸນນະພາບຂອງເຊື້ອອະສຸຈິຫຼຸດລົງຕາມເວລາ, ຂຶ້ນກັບອາຍຸ. ຜູ້ຊາຍທີ່ມີອາຍຸຫຼາຍກວ່າ 55 ປີມີການຫຼຸດລົງຂອງການເຄື່ອນໄຫວຂອງເຊື້ອອະສຸຈິ. ໃນທີ່ນີ້, ການເສື່ອມສະພາບຂອງ DNA ຂອງເຊື້ອອະສຸຈິຍ້ອນອາຍຸແມ່ນຖືວ່າເປັນປັດໃຈ.
ເງື່ອນໄຂທີ່ຈໍາເປັນສໍາລັບການປິ່ນປົວ IVF ແມ່ນຫຍັງ?
ດັ່ງທີ່ຮູ້ກັນແລ້ວ, ການປິ່ນປົວ IVF ແມ່ນເປັນທີ່ນິຍົມສໍາລັບຄູ່ຜົວເມຍທີ່ຖືກກວດພົບວ່າເປັນຫມັນແລະຜູ້ທີ່ບໍ່ສາມາດຖືພາຕາມທໍາມະຊາດ. ດ້ວຍເຫດຜົນນີ້, ແມ່ຍິງທີ່ມີອາຍຸຕໍ່າກວ່າ 35 ປີຄວນພະຍາຍາມຖືພາໂດຍບໍ່ມີການຄຸມກໍາເນີດເປັນເວລາ 1 ປີກ່ອນທີ່ຈະຍື່ນຄໍາຮ້ອງຂໍ IVF. ເນື່ອງຈາກການຫຼຸດລົງຂອງສະຫງວນຮວຍໄຂ່ໃນແມ່ຍິງທີ່ມີອາຍຸຫຼາຍກວ່າ 35 ປີ, ໄລຍະເວລາຂອງການຮ່ວມເພດແມ່ນຖືກກໍານົດເປັນ 6 ເດືອນ. ນອກຈາກນີ້, ປະຊາຊົນທີ່ເຫມາະສົມສໍາລັບການປິ່ນປົວ IVF ແມ່ນດັ່ງຕໍ່ໄປນີ້;
· ຜູ້ທີ່ມີພະຍາດຕິດຕໍ່ທາງເພດສໍາພັນ
· ແມ່ຍິງທີ່ມີປະຈໍາເດືອນບໍ່ປົກກະຕິ
· ຜູ້ທີ່ທໍ່ໄດ້ຖືກໂຍກຍ້າຍອອກໂດຍການດໍາເນີນການ
· ຜູ້ທີ່ມີການຫຼຸດລົງໃນສະຫງວນໄຂ່
· ຄົນທີ່ມີການຕິດຕົວຂອງມົດລູກຫຼືທໍ່ປິດເນື່ອງຈາກການຜ່າຕັດຫນ້າທ້ອງ
· ຜູ້ທີ່ເຄີຍຖືພາ ectopic ມາກ່ອນ
· ຜູ້ທີ່ມີອາການອັກເສບຮວຍໄຂ່
ເງື່ອນໄຂທີ່ເຫມາະສົມສໍາລັບຜູ້ຊາຍເພື່ອເລີ່ມຕົ້ນການປິ່ນປົວ IVF ມີດັ່ງນີ້;
· ຄົນທີ່ມີປະຫວັດຄອບຄົວມີບັນຫາການເປັນຫມັນ
· ຜູ້ທີ່ມີພະຍາດຕິດຕໍ່ທາງເພດສໍາພັນ
· ຜູ້ທີ່ຕ້ອງເຮັດວຽກຢູ່ໃນສະພາບແວດລ້ອມຮັງສີ
· ຜູ້ທີ່ມີບັນຫາ ejaculation ກ່ອນໄວອັນຄວນ
· ຜູ້ທີ່ໄດ້ຮັບການຜ່າຕັດອວດ undescended
ບຸກຄົນທີ່ເຫມາະສົມຢ່າງສົມບູນສໍາລັບການປິ່ນປົວ IVF;
· ການປະກົດຕົວຂອງພະຍາດຕັບອັກເສບຫຼື HIV ໃນຄູ່ສົມລົດຄົນຫນຶ່ງ
· ຄົນທີ່ມີການປິ່ນປົວມະເຮັງ
· ມີເງື່ອນໄຂທາງພັນທຸກໍາໃນຫນຶ່ງຂອງຜົວຫລືເມຍ
ການປິ່ນປົວ IVF ບໍ່ຖືກນໍາໃຊ້ກັບໃຜ?
ການປິ່ນປົວ IVF ແມ່ນບໍ່ຖືກນໍາໃຊ້ກັບໃຜ ຫົວຂໍ້ດັ່ງກ່າວຍັງສົງໄສໂດຍຫຼາຍຄົນ.
· ໃນກໍລະນີທີ່ບໍ່ມີການຜະລິດເຊື້ອອະສຸຈິເຖິງແມ່ນວ່າໃນວິທີການ TESE ໃນຜູ້ຊາຍທີ່ບໍ່ໄດ້ຜະລິດເຊື້ອອະສຸຈິ
· ໃນແມ່ຍິງຜູ້ທີ່ໄດ້ຫມົດປະຈໍາເດືອນ
· ວິທີການປິ່ນປົວນີ້ບໍ່ສາມາດໃຊ້ກັບຄົນທີ່ມົດລູກຖືກເອົາອອກໂດຍຜ່ານການຜ່າຕັດຕ່າງໆ.
ຂັ້ນຕອນການປິ່ນປົວ IVF ແມ່ນຫຍັງ?
ຜູ້ທີ່ສະຫມັກຂໍການປິ່ນປົວ IVF ຜ່ານຫຼາຍໆຂັ້ນຕອນຕາມລໍາດັບໃນລະຫວ່າງການປິ່ນປົວ.
ການກວດທາງການແພດ
ເລື່ອງທີ່ຜ່ານມາຂອງຄູ່ຜົວເມຍທີ່ໄປຫາຫມໍປິ່ນປົວ IVF ແມ່ນໄດ້ຍິນຈາກທ່ານຫມໍ. ຫຼັງຈາກນັ້ນ, ແຜນການຕ່າງໆໄດ້ຖືກດໍາເນີນກ່ຽວກັບການປິ່ນປົວ IVF.
ການກະຕຸ້ນຮວຍໄຂ່ ແລະການສ້າງໄຂ່
ໃນມື້ທີ 2 ຂອງປະຈໍາເດືອນຂອງພວກເຂົາ, ແມ່ທີ່ຄາດຫວັງທີ່ເຫມາະສົມກັບການປິ່ນປົວ IVF ຢາເສີມໄຂ່ ເລີ່ມ. ດ້ວຍວິທີນີ້, ມັນໄດ້ຖືກຮັບປະກັນວ່າໄຂ່ຈໍານວນຫຼວງຫຼາຍແມ່ນໄດ້ຮັບໃນເວລາດຽວ. ເພື່ອຮັບປະກັນການພັດທະນາໄຂ່, ຢາຄວນໄດ້ຮັບການນໍາໃຊ້ເປັນປົກກະຕິສໍາລັບ 8-12 ມື້. ໃນຂະບວນການນີ້, ມັນເປັນສິ່ງສໍາຄັນທີ່ຈະໄປຫາການຄວບຄຸມຂອງທ່ານຫມໍເປັນປະຈໍາເພື່ອຕິດຕາມກວດກາໄຂ່.
ການເກັບໄຂ່
ເມື່ອໄຂ່ບັນລຸຂະຫນາດທີ່ຕ້ອງການ ເຂັມແກ່ໄຂ່ ກັບການເຕີບໃຫຍ່ຂອງພວກເຂົາ. ຫຼັງຈາກໄຂ່ແກ່ແລ້ວ, ພວກມັນຈະຖືກລວບລວມຢ່າງລະມັດລະວັງ, ສ່ວນຫຼາຍແມ່ນຢູ່ພາຍໃຕ້ການສລົບທົ່ວໄປ, ດ້ວຍຂັ້ນຕອນທີ່ຈະໃຊ້ເວລາ 15-20 ນາທີ. ຕົວຢ່າງຂອງເຊື້ອອະສຸຈິຍັງຖືກເອົາມາຈາກພໍ່ໄປຮອດໃນມື້ເກັບໄຂ່. ຄູ່ຜົວເມຍຖືກຮ້ອງຂໍບໍ່ໃຫ້ມີເພດສໍາພັນ 2-5 ມື້ກ່ອນຂັ້ນຕອນ.
ຖ້າບໍ່ສາມາດເອົາເຊື້ອອະສຸຈິຈາກພໍ່ໄປເປັນໄດ້ micro TESE ເຊື້ອອະສຸຈິສາມາດໄດ້ຮັບດ້ວຍ ວິທີນີ້ແມ່ນໃຊ້ກັບຄົນທີ່ບໍ່ມີເຊື້ອອະສຸຈິຢູ່ໃນໄຂ່ຫຼັງ. ຂະບວນການ, ເຊິ່ງໃຊ້ເວລາເຖິງ 30 ນາທີ, ແມ່ນປະຕິບັດໄດ້ງ່າຍ.
ການໃສ່ປຸ໋ຍ
ໃນບັນດາໄຂ່ທີ່ເອົາມາຈາກແມ່ແລະເຊື້ອອະສຸຈິທີ່ມາຈາກພໍ່, ເມັດທີ່ມີຄຸນນະພາບໄດ້ຖືກຄັດເລືອກແລະຈຸລັງເຫຼົ່ານີ້ຖືກໃສ່ປຸ໋ຍໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງ. ຝັງລູກອ່ອນທີ່ໃສ່ປຸ໋ຍແລ້ວຄວນເກັບຮັກສາໄວ້ໃນສະພາບແວດລ້ອມຫ້ອງທົດລອງຈົນກ່ວາມື້ທີ່ພວກມັນຖືກໂອນ.
ການໂອນຕົວອ່ອນ
Embryos ທີ່ມີການໃສ່ປຸ໋ຍໃນສະພາບແວດລ້ອມຂອງຫ້ອງທົດລອງແລະມີຄຸນນະພາບສູງຈະຖືກໂອນໄປຫາມົດລູກຂອງແມ່ໃນລະຫວ່າງ 2-6 ມື້ຫຼັງຈາກການປະສົມພັນບັນລຸຜົນ. ດ້ວຍຂະບວນການໂອນ, ການປິ່ນປົວ IVF ແມ່ນຖືວ່າສໍາເລັດ. 12 ມື້ຫຼັງຈາກຂັ້ນຕອນນີ້, ແມ່ທີ່ຄາດຫວັງຈະຖືກຮ້ອງຂໍໃຫ້ເຮັດການທົດສອບການຖືພາ. ດ້ວຍວິທີນີ້, ມັນຮັບປະກັນວ່າການປິ່ນປົວໃຫ້ຜົນຕອບແທນໃນທາງບວກຫຼືບໍ່.
ມັນເປັນສິ່ງສໍາຄັນທີ່ຄູ່ຜົວເມຍບໍ່ມີການຮ່ວມເພດຈົນກ່ວາມື້ຂອງການທົດສອບການຖືພາຫຼັງຈາກການໂອນ. ມັນເປັນໄປໄດ້ທີ່ຈະ freeze ແລະນໍາໃຊ້ embryo ທີ່ມີຄຸນນະພາບທີ່ຍັງເຫຼືອຫຼັງຈາກການໂອນ embryo. ດັ່ງນັ້ນ, ຖ້າບໍ່ມີການຖືພາໃນການປິ່ນປົວຄັ້ງທໍາອິດ, embryos ທີ່ຍັງເຫຼືອສາມາດຖືກໂອນອີກເທື່ອຫນຶ່ງ.
ປັດໄຈໃດແດ່ທີ່ສົ່ງຜົນກະທົບຕໍ່ອັດຕາຄວາມສໍາເລັດໃນການປິ່ນປົວ IVF?
ມີຫຼາຍປັດໃຈທີ່ມີຜົນກະທົບຕໍ່ອັດຕາຄວາມສໍາເລັດຂອງການປິ່ນປົວ IVF.
· ບັນຫາການເປັນຫມັນທີ່ບໍ່ສາມາດອະທິບາຍໄດ້
· ຄູ່ຜົວເມຍທັງສອງສູບຢາ
· ຄວາມກົດດັນ, ອາຫານທີ່ບໍ່ດີ, ການໃຊ້ເຫຼົ້າ
· ແມ່ຍິງທີ່ມີອາຍຸເກີນ 35 ປີ
· ປັດໄຈນ້ໍາຫນັກສູງ
· Polyps, fibroids, adhesions ຫຼື endometriosis ທີ່ປ້ອງກັນການຕິດກັບ uterus
· ສະຫງວນຮັງໄຂ່ຫຼຸດລົງ
· ມີບັນຫາບາງຢ່າງໃນ uterus ແລະທໍ່ fallopian
· ຄຸນນະພາບຂອງເຊື້ອອະສຸຈິບໍ່ດີ
· ບັນຫາກ່ຽວກັບລະບົບພູມຕ້ານທານທີ່ທໍາລາຍເຊື້ອອະສຸຈິຫຼືຮວຍໄຂ່
· ຈໍານວນເຊື້ອອະສຸຈິຫຼຸດລົງແລະມີບັນຫາກັບການເກັບຮັກສາເຊື້ອອະສຸຈິ
ຝັງຕົວອ່ອນຢູ່ໃນມົດລູກແນວໃດຫຼັງຈາກການຈະເລີນພັນຂອງໄຂ່?
ການໂອນໄຂ່ທີ່ອຸດົມສົມບູນເຂົ້າໄປໃນມົດລູກແມ່ນຂັ້ນຕອນທີ່ງ່າຍດາຍທີ່ສຸດແລະໄລຍະສັ້ນ. ໃນລະຫວ່າງຂັ້ນຕອນນີ້, ທ່ານຫມໍເອົາທໍ່ທໍ່ຢາງບາງໆໃສ່ປາກມົດລູກກ່ອນ. ຂໍຂອບໃຈກັບ catheter ນີ້, ມັນເປັນໄປໄດ້ທີ່ຈະໂອນ embryo ເຂົ້າໄປໃນມົດລູກຂອງແມ່. ມັນເປັນໄປໄດ້ທີ່ຈະໄດ້ຮັບ embryos ຫຼາຍກ່ວາຄວາມຈໍາເປັນເນື່ອງຈາກເຂັມພັດທະນາໄຂ່ທີ່ໃຊ້ໃນຂະບວນການກ່ອນຂັ້ນຕອນ. ໃນກໍລະນີນີ້, embryos ທີ່ມີຄຸນນະພາບທີ່ຍັງເຫຼືອສາມາດຖືກແຊ່ແຂງແລະເກັບຮັກສາໄວ້.
ການເກັບໄຂ່ແມ່ນເຈັບປວດບໍ?
ultrasound ຊ່ອງຄອດ ມັນເຂົ້າໄປໃນຮວຍໄຂ່ດ້ວຍການຊ່ວຍເຫຼືອຂອງເຂັມພິເສດ. ມັນໄດ້ຖືກຮັບປະກັນວ່າໂຄງສ້າງທີ່ເຕັມໄປດ້ວຍນ້ໍາທີ່ເອີ້ນວ່າ follicles, ບ່ອນທີ່ໄຂ່ຕັ້ງຢູ່, ໄດ້ຖືກຍົກຍ້າຍ. ນໍ້າເຫຼົ່ານີ້ເອົາດ້ວຍເຂັມຖືກໂອນເຂົ້າໄປໃນທໍ່.
ທາດແຫຼວໃນທໍ່ປະກອບດ້ວຍຈຸລັງຂະຫນາດນ້ອຍທີ່ສຸດທີ່ສາມາດເຫັນໄດ້ພາຍໃຕ້ກ້ອງຈຸລະທັດ. ເຖິງແມ່ນວ່າຂະບວນການເກັບໄຂ່ບໍ່ເຈັບປວດ, ຂັ້ນຕອນໄດ້ຖືກປະຕິບັດພາຍໃຕ້ແສງສະຫວ່າງຫຼືການສລົບທົ່ວໄປເພື່ອໃຫ້ຄົນເຈັບບໍ່ຮູ້ສຶກບໍ່ສະບາຍ.
ແມ່ທີ່ຄາດຫວັງຄວນພັກຜ່ອນດົນປານໃດຫຼັງຈາກການໂອນ embryo?
ຫຼັງຈາກການໂອນ embryo ມັນເປັນສິ່ງສໍາຄັນສໍາລັບແມ່ທີ່ຄາດຫວັງທີ່ຈະພັກຜ່ອນສໍາລັບ 45 ນາທີທໍາອິດ. ບໍ່ມີອັນຕະລາຍໃດໆໃນການອອກຈາກໂຮງຫມໍຫຼັງຈາກ 45 ນາທີ. ຫຼັງຈາກນັ້ນ, ແມ່ທີ່ຖືພາບໍ່ຈໍາເປັນຕ້ອງພັກຜ່ອນ.
ແມ່ທີ່ຄາດຫວັງສາມາດສືບຕໍ່ວຽກງານແລະກິດຈະກໍາຂອງເຂົາເຈົ້າໄດ້ຢ່າງງ່າຍດາຍ. ຫຼັງຈາກການໂອນຍ້າຍ, ແມ່ທີ່ຄາດຫວັງຄວນຢູ່ຫ່າງຈາກການອອກກໍາລັງກາຍແລະກິດຈະກໍາທີ່ຮຸນແຮງເຊັ່ນ: ການຍ່າງໄວ. ນອກເຫນືອຈາກນັ້ນ, ພວກເຂົາສາມາດສືບຕໍ່ຊີວິດປົກກະຕິຂອງເຂົາເຈົ້າ.
ຈະເຮັດແນວໃດຖ້າຈຳນວນເຊື້ອອະສຸຈິຕໍ່າ ຫຼືບໍ່ມີເຊື້ອອະສຸຈິຢູ່ໃນການກວດ?
ໃນກໍລະນີທີ່ຈໍານວນເຊື້ອອະສຸຈິແມ່ນຫນ້ອຍກວ່າອັດຕາທີ່ຕ້ອງການ, ການໃສ່ປຸ໋ຍໃນ vitro ສາມາດປະຕິບັດດ້ວຍວິທີການ microinjection. ຂໍຂອບໃຈກັບວິທີການນີ້, ການຈະເລີນພັນແມ່ນເປັນໄປໄດ້ເຖິງແມ່ນວ່າຈໍານວນຂອງເຊື້ອອະສຸຈິໄດ້ຮັບ. ຖ້າບໍ່ມີເຊື້ອອະສຸຈິຢູ່ໃນນໍ້າອະສຸຈິ, ຂັ້ນຕອນການຜ່າຕັດແມ່ນດໍາເນີນການເພື່ອຊອກຫາເຊື້ອອະສຸຈິຢູ່ໃນໄຂ່ຫໍາ.
ຄວາມສ່ຽງຂອງການປິ່ນປົວ IVF ແມ່ນຫຍັງ?
ຄວາມສ່ຽງຕໍ່ການປິ່ນປົວ IVFມັນມີຢູ່, ເຖິງແມ່ນວ່າເລັກນ້ອຍ, ໃນທຸກຂັ້ນຕອນຂອງການປິ່ນປົວ. ເນື່ອງຈາກຜົນກະທົບຂ້າງຄຽງຂອງຢາທີ່ໃຊ້ສ່ວນຫຼາຍແມ່ນຢູ່ໃນລະດັບທີ່ທົນທານໄດ້, ພວກມັນບໍ່ເຮັດໃຫ້ເກີດບັນຫາໃດໆ.
ໃນການປິ່ນປົວ IVF, ຄວາມສ່ຽງຕໍ່ການຖືພາຫຼາຍຄັ້ງອາດຈະເກີດຂື້ນຖ້າ embryo ຫຼາຍກວ່າຫນຶ່ງຖືກໂອນໄປຫາມົດລູກຂອງແມ່ທີ່ຖືພາ. ໂດຍສະເລ່ຍ, ການຖືພາຫຼາຍຄັ້ງເກີດຂື້ນໃນທຸກໆສີ່ຄັ້ງຂອງ IVF.
ອີງຕາມການສຶກສາວິທະຍາສາດ, ມັນໄດ້ຖືກສັງເກດເຫັນວ່າວິທີການ IVF ເພີ່ມຂຶ້ນເລັກນ້ອຍຄວາມສ່ຽງຂອງເດັກນ້ອຍເກີດກ່ອນໄວອັນຄວນຫຼືມີນ້ໍາທີ່ເກີດຕ່ໍາ.
ໂຣກ hyperstimulation ຂອງຮັງໄຂ່ອາດຈະເກີດຂື້ນໃນແມ່ທີ່ຄາດຫວັງທີ່ໄດ້ຮັບການປິ່ນປົວດ້ວຍ FSH ເພື່ອກະຕຸ້ນການພັດທະນາໄຂ່ໃນວິທີການ IVF.
Turkey ການປິ່ນປົວ IVF
ນັບຕັ້ງແຕ່ Turkey ປະສົບຜົນສໍາເລັດຫຼາຍໃນການປິ່ນປົວ IVF, ນັກທ່ອງທ່ຽວທາງການແພດຫຼາຍຄົນມັກທີ່ຈະໄດ້ຮັບການປິ່ນປົວໃນປະເທດນີ້. ນອກຈາກນັ້ນ, ຍ້ອນວ່າອັດຕາແລກປ່ຽນເງິນຕາຕ່າງປະເທດສູງຢູ່ທີ່ນີ້, ຄ່າປິ່ນປົວ, ການກິນ, ເຄື່ອງດື່ມ, ທີ່ພັກອາໄສແມ່ນສາມາດຊື້ໄດ້ຫຼາຍສໍາລັບຜູ້ທີ່ມາຈາກຕ່າງປະເທດ. Turkey ການປິ່ນປົວ IVF ທ່ານສາມາດຕິດຕໍ່ພວກເຮົາສໍາລັບຂໍ້ມູນເພີ່ມເຕີມກ່ຽວກັບ.




ອອກຄໍາເຫັນ